Абстракт
Представлены результаты применения кандесартана при лечении артериальной гипертензии (АГ), сочетающейся с хронической сердечной недостаточностью (ХСН). Под наблюдением находилось 74 пациента с АГ II-III cт. (средний возраст 58,7 ± 4,6 лет) с симптоматикой ХСН I-II-III –функциональный класс (ФК) по классификации NYHA. Проводился комплекс клинико-диагностических исследований: суточный мониторинг АД (СМАД), электрокардиография (ЭКГ), эхокардиография (ЭхоКГ), тест с 6-ти минутной ходьбой, липидный спектр, уровень глюкозы в крови, а также другие клинико-инструментальные исследования. Продолжительность наблюдения составила 20 недель. Назначалось лечение кандесартаном в дозах 8,0-32,0мг. В зависимости от клиники лечение дополнялось гидрохлортиазидом (6,25-12,5мг) или торасемидом (2,5-5,0мг), амлодипином (2,5-5,0мг), метаболиками и антиагрегантами. По данным СМАД лечение кандесартаном способствовало уменьшению вариабельности АД и привело к увеличению числа лиц с физиологическим суточным ритмом АД с 28 чел.до 55 чел.(Р<0,001). В конце лечения эффективный контроль АД наблюдался у 88,5% пациентов. По результатам проведения теста с 6-ти минутной ходьбой у 27% больных отмечалось снижение ФК до нормальных значений, в I-ый ФК перешло 38% пациентов, а во II-ой ФК – 31% лиц с ХСН (р<0,001). По данным ЭхоКГ ФВ у 15,3% пациентов повысилась до 53% и выше, а у 84,7% - до 40-49% (р<0,001).Побочные эффекты имели место у 2-х пациентов, носили умеренный и преходящий характер, устранялись после коррекции лечения. Полученные результаты позволяют рекомендовать кандесартан для лечения пациентов с АГ, осложненный ХСН.
Сопроводительное письмо
Введение: В настоящее время блокаторы рецепторов ангиотензина (БРА) занимают одно из ведущих мест при лечении артериальной гипертензии (АГ). Особый интерес представляет БРА кандесартан, который в ходе крупных исследований (Сuspidicet.al., 2002) показал себя не только как препарат, обеспечивающий эффективный контроль АД, но и оказывающий значительное защитное действие на органы-мишени. Кандесартан приводил к снижению общего периферического сосудистого сопротивления (ОПСС) без рефлекторного повышения частоты сердечных сокращений (ЧСС) и ингибирования ангиотензин превращающею фермента (АПФ). Известно, что при отсутствии адекватного лечения у большинства пациентов с АГ развивается хроническая сердечная недостаточность (ХСН). Как показали исследования, применение кандесартана у лиц с АГ способствовало уменьшению уровня альдостерона в крови и снижению капиллярного давления в легких. Таким образом изучение эффективности кандесартана при лечении АГ с симптомами ХСНпредставляет собой значительный интерес.
Цель исследования:оценить эффективность кандесартана при лечении АГ, сочетающейся с ХСН.
Материал и методы:В исследование включены 78 пациентов с АГ II-III ст., у которых отмечалась симптоматика ХСН (I-II-III-ФК по классификации NУНА). Под наблюдением находились мужчины и женщины в возрасте 37-74 года (средний возраст 58,7±4,6 лет). У 51,3% больных АГ сочеталась с сахарным диабетом (СД)-2 типа, у 38,5% - имела место ишемическая болезнь сердца (ИБС). Всем больном проводился комплекс необходимых клинико-диагностических исследований: суточный мониторинг артериального давления (СМАД) с использованием аппарата АВРМ-50 (Contec- Мед.sistems), электрокардиография (ЭКГ) в 12-ти отведениях, эхокардиография (ЭхоКГ) на аппарате SonoScape-8, тест с 6-ти минутной ходьбой, липидный спектр и уровень глюкозы в крови, а также другие лабораторные и инструментальные исследования. В необходимых случаях проводились консультации эндокринолога и невропатолога. Назначалось лечение кандесартаном в дозах 8,0-32,0 мг (Кantab-NobelJlac) 1 раз в сутки. В зависимости от клинического состояния пациентовлечение дополнялось гидрохлортиазидом в дозах 6,25-12,5мг или торасемидом в дозах 2,5-5,0мг, амлодипином в дозах 2,5-5,0мг, статинами, антиагрегантами и метаболическими препаратами. Пожилым пациентам и лицам с умеренным нарушением функции печени и почек кандесартан назначался в дозе 4,0мг-1 раз в сутки. Вместе с тем,больные выполняли рекомендации поздоровому образу жизни и коррекции факторов риска.В процессе исследования изучалась динамика показателей АД,ЭКГ,ЭхоКГ и лабораторных данных. Продожительность всего наблюдения составила 20 недель, контроль за состоянием пациентов проводился через каждые 2-4 недели. Эффективность лечения оценивалась по динамике клинико-инструментальных показателей сердечно-сосудистой системы и изменению клинической симптоматики пациентов.Целевой уровень АД при лечении пациентов составил <140/90 мм рт.ст. В зависимости от уровня АД и чувствительности пациентов, лечение корректировалось индивидуально. СМАД проводилось в течение суток с интервалом: днем30- мин., ночью - 1 час. Изучались средние значения АД, максимальные и минимальные уровни АД, вариабельность АД и другие показатели СМАД. Лечение АГ проводилось с учетом суточного профиля АД. ФВ левого желудочка оценивалась посредствомЭхоКГ –ии по методу Симпсона.
Критериями исключения из исследования являлись: симптоматическая АГ, острые инфаркт миокарда или мозговой инсульт, декомпенсированная ХСН, СД-1 типа, тяжелые нарушения функции печени и почек, онкологические заболевания.
Результаты исследования и обсуждение
Гипотензивное лечение завершили 74 чел.Исходные уровнисистолического АД ( САД )и диастолического АД (ДАД ) при офисных измерениях АД составили,в среднем,164,2±4,3мм рт.ст. и 98,5±5,2мм рт.ст.,соответственно.По данным электрокардиографии (ЭКГ) гипертрофия левого желудочка (ГЛЖ) имела место в 68,5% случаев,ЭхоКГ– киГЛЖ подтвердилась у 64,3% пациентов с АГ. Всем больным было предложено проведение СМАД. Вместе с тем, 6 человек отказались от исследования в связи с дискомфортом, обусловленным фиксацией аппарата и нарушением сна. По результатам СМАД в зависимости от преобладания типа суточного ритма АД пациенты распределились следующим образом: с физиологическим ночным снижением АД-38% (dipper), с недостаточным снижением АД-41% (non-dipper), с повышенным ночным АД-17% (night-peaker) и лица с чрезмерным снижениемАД ночью-4%(over-dipper)(Рис.1). Известно, что лица с недостаточным снижением (или повышением) АД ночью и ранним утренним подъемом АД входят в группу высокого риска развития сердечно-сосудистых осложнений.Повышенная вариабельность АД являетсяважнымфакторам риска неблагоприятного прогноза АГ. В результате проведенной гипотензивнойтерапии,включающей применение кандесартана,отмечалось достоверное улучшение суточного профиля АД. Значительно уменьшилась вариабельность АД. В табл.1. представлены средние значения АД по результатам СМАД до лечения, через 4 недели терапии и при завершении исследования. Уже через 4 недели лечения наблюдалось снижение среднесуточных, среднедневных и средненочных показателей АД до оптимальных значений. На заключительном этапе лечения отмечалось стойкое снижение АД до целевых уровней :среднесуточных- САД с 154,8±2,6 мм рт.ст.до 128,6±3,4 мм рт.ст. а ДАД с 88,7±2,3 до 81,3±4,2 мм рт.ст., среднедневных - САД 156,5±2,6 до 125,0±3,4 мм рт., а ДАД с 92,3±2,4 до 80,6±2,5 мм рт.ст., средненочных-САД с 137,5±4,2 мм рт.ст. до 126,3±4,2 мм рт.ст., а ДАД с 88,3±2,5 мм рт. ст. до 79.1±2,5мм рт. ст.
Значительно увеличилось число пациентов с физиологическим дневным типом суточного ритма АД: с 28 человек до 51 человека (Р<0,001), что способствовало повышению приверженности пациентов к длительному лечению.Терапия АГ с учетом особенностей влияния гипотензивных препаратов на суточный профиль АД получила название “ночной хронотерапии, артериальнойгипертонии“(КарповЮ.А.,Шубина А.Г.,2017).Назначение гипотензивных препаратов вечером или перед сном привело к нормализации суточного ритма АД и способствовало снижению риска сердечно-сосудистых осложнений и смертности.
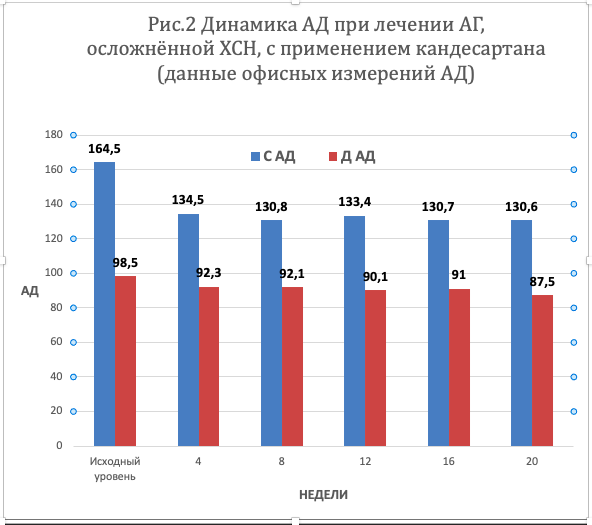
По данным офисных измерений АД уже через 3 недели терапии средние показатели САД и ДАД понизились до 138,5±3,6 мм.рт.ст.и 95,5±4,6 мм.рт.ст.,соответственно.Cпустя 4 недели лечения (Рис.2) уровни САД и ДАД во время визитов к врачу составили, соответственно, 134,5±4,3 мм рт.ст. и 92,3±3,5 мм рт.ст. Вместе с тем, в процессе наблюдения имели место случаи подъема АД у метеозависимых пациентов в неблагоприятные погодные условия и/или обострения заболеваний у коморбидных пациентов. В этих случаях лечение АГ корректировалось индивидуально.В последующие недели отмечалась дальнейшая стабилизация оптимальных уровней АД. При завершении исследования средние уровни САД и ДАД при офисных измерениях АД составили, соответственно, 130,6±3,6 мм рт.ст.(p<0,001)и 87,5±2,3 мм рт.ст (р<0,01). Таким образом, целевой уровень АД был достигнут у 88,5% пациентов.
С целью объективизации ФК ХСН у пациентов с АГ применялся тест с 6-ти минутной ходьбой. По полученным данным у 20% больных определен I-ФК, у 41% -II ФК, у 39%-III ФК ХСН. В результате проведенного лечения у 27% пациентов отмечалось снижение ФК до нормальных значений, в I-ый ФК перешло 38%, а во II ФК-31% лиц с ХСН (p< 0,001) . III ФК составили лишь 4% пациентов, состояние которых осталось без изменений.
В группу лечившихся больных были включены лица, как с сохраненной, так и сниженной ФВ левого желудочка миокарда. Так, у 26,5% пациентов ФВ левого желудочка находилась в переделах ≤48%, а у 73,5%-≤35%. В результате проведенной терапии увсех пациентов наблюдалось повышение ФВ до оптимальных значений. Так, у 15,3% больных ФВ достигла 53% и выше, а у 84,7% возросла до 40-49% (р<0,001). Таким образом, наблюдалось значительное повышение сократительной способности миокарда. Эффективный контроль АДи улучшение функционального состояния миокарда способствовали сокращению субъективной симптоматики пациентов. Более 90% больных с АГ, осложненной ХСН, отмечали улучшение своего состояния. Побочные эффекты в видеголовной боли и вазомоторных расстройств в носоглоточной области имели место у 2-х пациентов, носили умеренный и преходящий характер, устранялись после коррекции лечения. На фоне гипотензивной терапии не наблюдалось негативного влияния на уровни липопротеидов холестерина и концентрацию глюкозы в крови.По тем или иным причинам из исследования выбыло всего 3 человека. У 1-го пациента во время гипертонического криза отмечалось ухудшение состояния, и он был госпиталирован.
Исходя из вышеизложенного включение кандесартана в терапию АГ, осложненной ХСН, обеспечило высокую эффективность лечения, что сопровождалось повышением приверженности пациентов к длительному лечению и улучшением качества их жизни. Полученные результаты позволяют рекомендовать кандесартан (Kantab-NobelJlac) для включения в терапию широкого круга пациентов с АГ, осложненной ХСН.
ВЫВОДЫ:
1.Включение кандесартана в лечение АГ, осложненной ХСН, способствовало оптимальному контролю АД у 88,5% пациентов.
2.Применение кандесартана сопровождалось уменьшением вариабельности АД ипривело к увеличению числа лиц с физиологическим (dopper) суточным ритмом АД (с 28чел.до 55 чел.).
3.Включение кандесартана в терапию АГ в сочетании с ХСН способствовало улучшению сократительной функции миокарда: наблюдалось снижение ФК ХСН до оптимальных уровней, а у лиц со сниженной ФВ отмечалось значительное повышение ФВ левого желудочка (у 15,3% пациентов ФВ повысилась до 53 % и выше, у 84,7%-до 40-49%).
4.Полученные результаты позволяют рекомендовать кандесартан для включения в терапию пациентов сАГ, осложненной ХСН.
Фигуры
Ключевые слова
Ссылки










О статье:
История публикации
Опубликовано: 14.Oct.2023
Авторское право
© 2013-2025. Azərbaycan Kardiologiya Cəmiyyətinin rəsmi nəşri. Jurnal "Uptodate in Medicine" tibb nəşriyyatı tərəfindən dərc olunur. Bütün hüquqlar qorunur.Связанные статьи
Просмотрено: 3099


